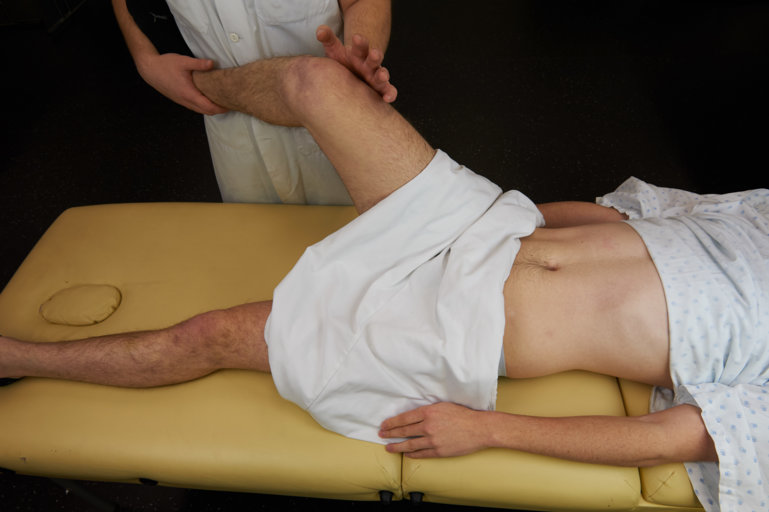
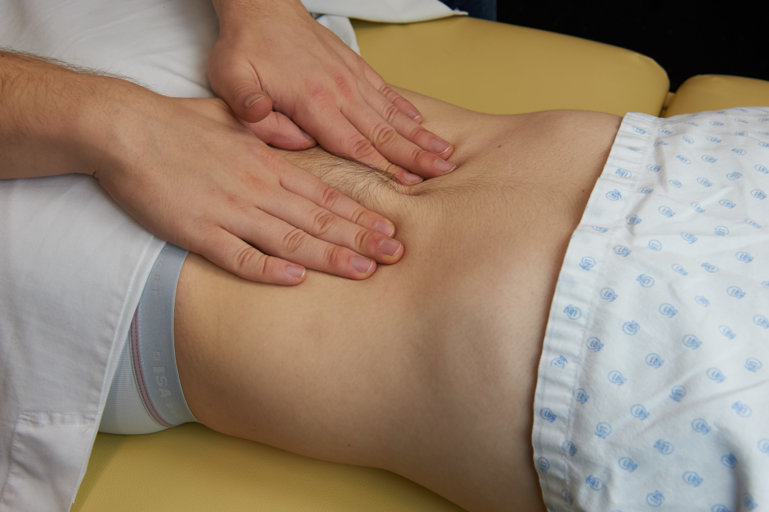
On distingue la palpation superficielle et la palpation profonde. En cas de résistance, on essaie de détendre le patient. On peut lui demander de respirer par la bouche, mâchoire tombante. Le muscle grand droit de l’abdomen est plus détendu en expiration.
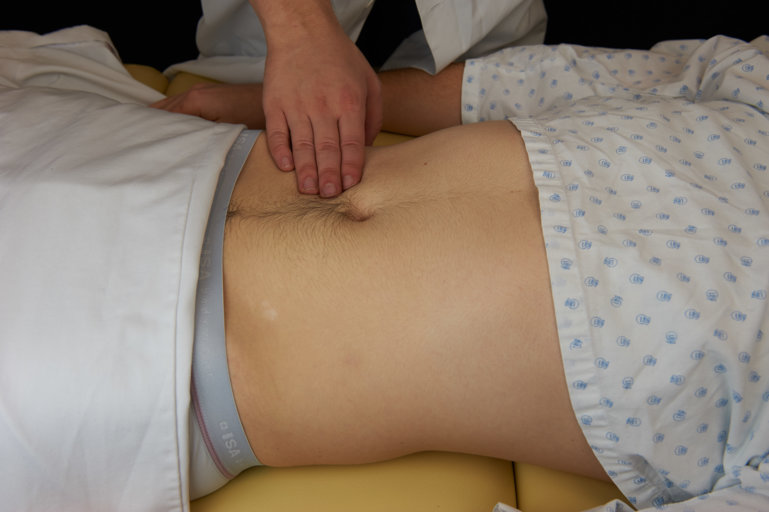
On débute par la palpation superficielle qui se fait à une main, gardée horizontale. On palpe les neuf quadrants légèrement, en allant peu en profondeur, et plus finement en cas de douleur pour mieux la localiser. Cette palpation permet de détendre et de rassurer le patient pour le préparer à la palpation profonde. On identifie aussi des structures superficielles, des masses, des zones sensibles ou douloureuses. En parallèle de la palpation, il faut observer le visage du patient exprimant une gêne, une douleur.
Figure 7 : Palpation superficielle |
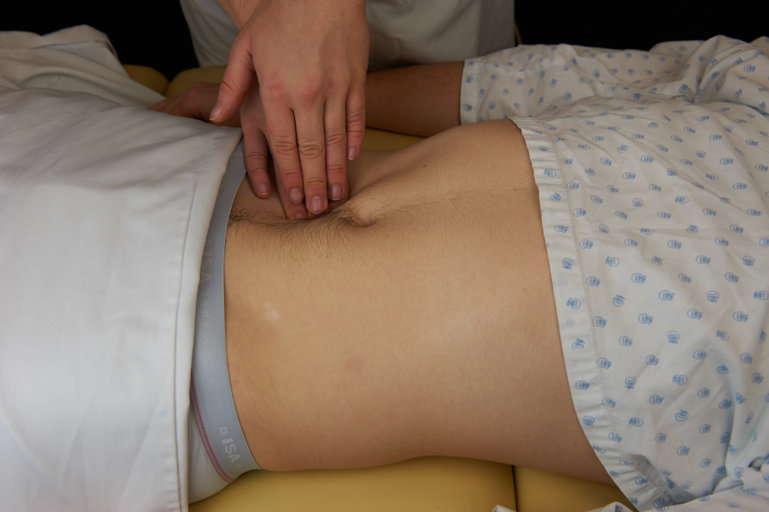
Puis on poursuit par la palpation profonde qui se fait à deux mains, une sur l’autre. Il est important de préciser que chaque main a un rôle différent. La main qui est au-dessus sert à appuyer afin de descendre en profondeur dans l’abdomen. La main qui se situe au-dessous sert à palper les structures à l’aide de la pulpe des doigts. On explore ainsi plus profondément les quadrants, à la recherche d’une masse, d’une douleur, etc.
Figure 8 : Palpation profonde |
On trouve une masse, on décrit :
- Sa localisation (quadrant, région)
- Sa taille
- Si elle est isolée ou multiple
- Son contour (absence, présence de délimitation)
- Sa symétrie
- Sa coloration
- Sa mobilité (libre, fixé au plan profond)
- Sa surface (lisse ou irrégulière)
- Sa consistance (dur, mou, fluctuant car il y a du liquide à l’intérieur)
- Sa sensibilité douloureuse
- Sa pulsatilité (thrill)
On palpe une masse sus-pubienne, ronde, tendue et mate à la percussion. On pense au globe vésical. Les étiologies auxquelles il faut penser sont les pathologies prostatiques, l’utilisation d’anticholinergiques, le syndrome de la queue-de-cheval, etc.
On objective une douleur. On cherche une défense et/ou une détente. Une défense est une contraction involontaire des abdominaux à la pression douloureuse. Il est important de bien vérifier que la défense soit involontaire et non une contraction volontaire du patient à la suite de la palpation. Une défense est présente d’emblée, la contracture persiste. Une contraction volontaire apparaît lorsqu’on appuie profondément sur l’abdomen, le patient aura le réflexe de se contracter pour éviter la douleur. En raison d’un déficit musculaire abdominal chez les personnes âgées, la contraction est plus difficile à réaliser et potentiellement absente. Chez les jeunes, à l’inverse, leur fort tonus musculaire peut être confondu avec une contraction de type défense.
Une détente est une douleur évoquée lors d’une décompression brusque. On demande au patient si la décompression est plus douloureuse que la pression. La douleur provoquée peut être à distance de la zone palpée.
La défense et la détente sont des signes de péritonisme. Une inflammation péritonéale, ou péritonite, est un signe d’abdomen aigu souvent dû à une cause bactérienne. Une péritonite peut être primaire, péritonite bactérienne spontanée qui complique une cirrhose ascitique ou alors secondaire, perforation gastro-intestinale, infections gynécologiques, etc.
Une péritonite peut se présenter par une douleur abdominale diffuse avec défense et/ou détente, des nausées et vomissements, de la fièvre si infection bactérienne, possiblement une douleur référée à l’épaule. Généralement, le patient est prostré, il fléchit ses cuisses afin de diminuer la tension sur l’abdomen, évite tout mouvement brusque qui pourrait mettre la paroi abdominale sous tension.
On trouve une douleur péri-ombilicale ou en fosse iliaque droite. On pense à une appendicite. Pour confirmer ce diagnostic, il existe des tests spécifiques :
-
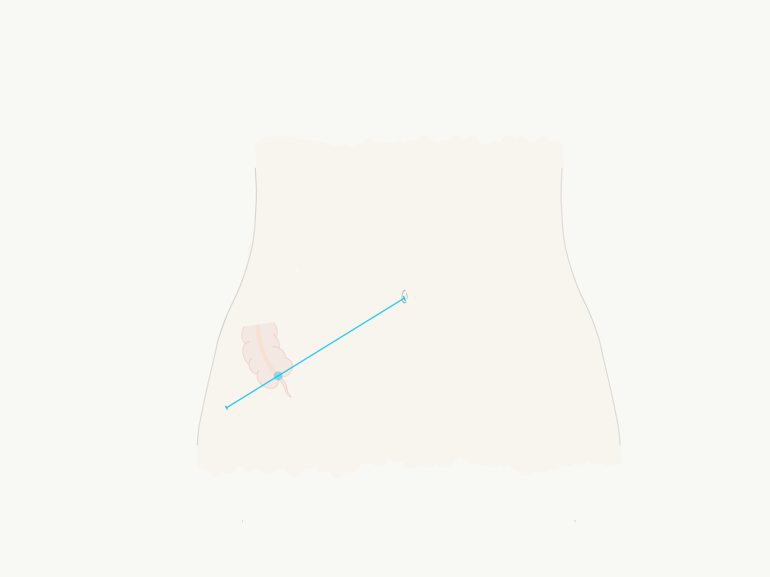
Sensibilité douloureuse locale au point de McBurney (au tiers de la ligne reliant l’ombilic à l’épine iliaque antéro-supérieure). Attention chez la femme enceinte où la croissance fœtale, et donc utérine, peut faire remonter l’appendice au niveau de l’hypochondre droit. Il faut donc faire attention au diagnostic d’appendicite chez la femme enceinte.
Figure 9 : Point de McBurney |
-
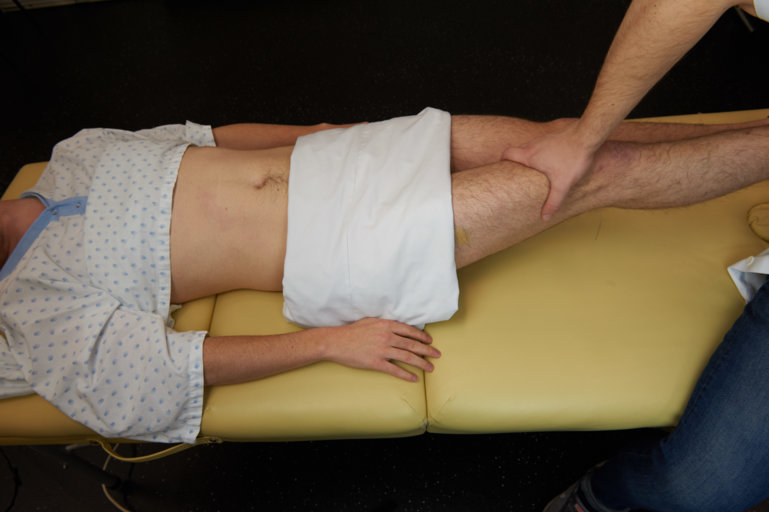
Signe du psoas : on place la main sur le genou droit du patient en lui demandant de soulever la cuisse contre résistance. Une douleur évoque un appendice inflammatoire rétrocæcal.
Figure 10 : Signe du psoas |
-
Signe de l’obturateur : cuisse droite fléchie et jambe droite fléchie, on effectue une rotation interne de la hanche. Le muscle obturateur entrera en contact avec l’appendice enflammé et provoquera une douleur. C’est le même principe pour le signe du psoas.
Figure 11 : Signe de l'obturateur |
- Signe de Rovsing : lors d’une appendicite, une palpation en fosse iliaque gauche peut induire une douleur en fosse iliaque droite. Les douleurs de la fosse iliaque gauche sont aussi évocatrices d’une atteinte de type diverticulite.
On trouve une douleur à l’hypochondre droit ou à l’épigastre. On pense à une cholécystite, il existe un test spécifique pour confirmer ce diagnostic :
- Le signe de Murphy se recherche en plaçant les doigts de la main droite sous le rebord costal droit (ou sous le rebord du foie dans le cas où celui-ci serait agrandi), à côté du muscle grand droit. On demande au patient d’inspirer profondément, on profite alors de l’inspiration pour essayer de positionner ses doigts sous le foie lorsque celui-ci descend (la vésicule biliaire est sous-hépatique). Puis le patient expire, on accompagne avec nos doigts toujours positionnés sous le foie. Puis on demande d’inspirer à nouveau et on observe sa réaction. Si une inflammation de la vésicule biliaire est présente, le fait de ré-inspirer va amener la vésicule contre nos doigts et le patient arrêtera net son inspiration à cause de la douleur. Dans ce cas, on considère que le signe de Murphy est positif, évoquant une cholécystite.
-
Après palpation générale de l’abdomen, on palpe l’aorte abdominale. On appuie avec les deux mains fermement sur la partie supérieure de l’abdomen, légèrement à gauche de la ligne médiane. On peut percevoir les pulsations aortiques et apprécier la taille de l’aorte. Si on palpe une masse pulsatile, on pensera à un anévrisme.
Figure 12 : Palpation de l'aorte abdominale |