On observe l’état général du patient. Il est agité, léthargique, on a du mal à communiquer avec lui, etc. On pense à un état de conscience altéré, par exemple une détresse respiratoire, une insuffisance circulatoire ou un état confusionnel aigu sur une hyponatrémie, une altération neurologique centrale, une infection urinaire, un trouble métabolique ou toxique, une anémie, etc. On peut évaluer l’état de conscience à l’aide, par exemple, de l’échelle Glasgow Coma Scale ou de l’échelle AVPU.
On poursuit par une évaluation approximative des fonctions cognitives pour avoir une idée globale des fonctions supérieures. On entend par fonctions cognitives les capacités qu’a un patient d’être orienté dans le temps et l’espace, d’être capable de calculer, de copier des figures, de répondre aux différents tests de mémoire, d’être capable d’abstraction et d’être capable de penser de manière abstraite. On commence par observer le comportement du patient. Plusieurs situations peuvent se présenter. Il peut être mutique et immobile, apathique, fortement distrait, socialement inadéquat, inflexible qui persévère, d’humeur instable. On pense à une atteinte des fonctions exécutives. Il est ralenti ou agité, apathique, présente un discours désorganisé, des délires ou hallucinations. On pense à un état confusionnel aigu si présentation fluctuante des symptômes, un trouble psychiatrique, plus rarement une démence avancée, etc.
L’examen cognitif peut se faire à l’aide du mini-mental state examination (MMSE) ou le Montreal Cognitive Assessment (MoCA). Il existe bien sûr d’autres manières d’évaluer les fonctions cognitives, notamment un examen neuropsychiatrique approfondi. Ici, nous présentons le MMSE qui est couramment utilisé en clinique. Le MMSE est utilisé généralement afin d’orienter son hypothèse diagnostic lors d’une suspicion de démence. Il évalue la capacité d’orientation (temps, espace), d’apprentissage, d’attention, de calcul, de mémoire, de langage et de praxie. Le score est mesuré sur 30 points. Plus le patient perd de points, plus les troubles cognitifs sont prononcés.
On teste l’orientation du patient en lui demandant d’indiquer :
- la date, le jour, l’heure, le mois et l’année pour le temps – 5 points (5 points max)
- le lieu de l’examen, le pays, le canton, la ville et l’étage pour l’espace – 5 points (5 points max)
- son âge et sa date de naissance, son nom et son prénom pour la personne – non pris en compte dans le MMSE
On demande au patient de partir du nombre 100 et d’y soustraire 7 à de multiples reprises consécutives pour tester sa capacité d’attention et de calcul – 5 points pour 5 soustractions exactes (5 points max)
On présente au patient à l’oral une série de deux chiffres que l’on demande de répéter. On poursuit en augmentant le nombre de chiffres itérativement. Si le patient se souvient de moins de cinq chiffres, on dit que l’empan est pathologique. On teste une altération de la mémoire de travail – non compté dans le MMSE
On teste ensuite la mémoire épisodique et l’apprentissage. On présente à l’oral trois mots au patient, par exemple, citron-clé-ballon. On demande au patient de restituer les trois mots immédiatement puis plus tardivement au cours de l’examen cognitif. On peut également demander de restituer des évènements de sa vie vérifiables par l’examinateur, par exemple l’heure du rendez-vous – 1 point par mot répété correctement immédiatement (max 3 points) et 1 point par mot répété correctement plus tard pendant l’examen cognitif (max 3 points)
On demande au patient de nommer des objets connus qu’on lui présente, par exemple un crayon, une montre. En cas d’incapacité de restitution on pense à un trouble phasique. Pour tester la mémoire sémantique, on demande au patient d’indiquer la fonction des objets présentés – 1 point par objet reconnu (max 2 points), mémoire sémantique non compté dans le MMSE
On effectue des tests supplémentaires. On demande au patient de répéter une phrase vide de sens pour évaluer la capacité de restitution, par exemple : « pas de mais, de si, ni de et » - 1 point si la répétition est correcte (max 1 point). Puis on demande de réaliser une tâche simple pour évaluer la compréhension orale, par exemple : « prenez le papier dans la main droite, pliez-le en deux et jetez-le par terre. » - 1 point par partie de consigne exécutée (max 3 points).
On peut aussi observer des troubles de l’élocution tels que dysarthrie, agrammatisme, etc.
Pour évaluer la compréhension du langage écrit on demande au patient de lire et réaliser une tâche simple, par exemple « Fermez les yeux. ». Pour évaluer la production écrite, on demande au patient d’écrire une phrase entière avec au moins un sujet et un verbe – 1 point si ordre exécuté (max 1 point) et 1 point si phrase avec sujet et verbe (max 1 point).
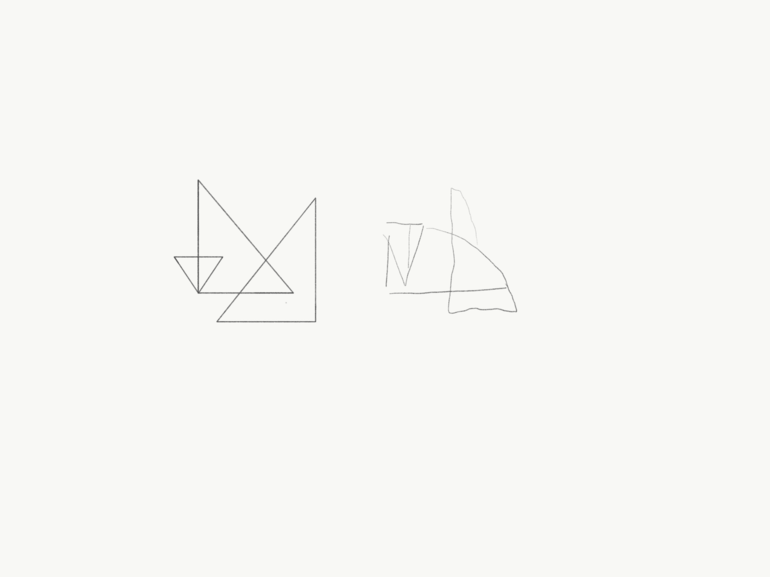
On demande au patient de recopier un dessin spécifique composé de deux formes superposées. Si le nombre d’angles n’est pas identique au modèle et que les figures ne se coupent pas sur deux côtés différents, le dessin est pathologique – 1 point si tous les angles sont présents ainsi que les intersections des deux côtés. On pense à une apraxie constructive, une agnosie visuelle aperceptive. Si le patient arrive à copier des formes simples, il s’agit d’une apraxie constructive ou d’une agnosie visuelle aperceptive sévère. Ces tests ne seront pas pathologiques en cas de prosopagnosie et d’agnosie visuelle aperceptive.
Le MMSE s’arrête ici et se calcule sur 30 points. Plus le nombre de points et bas, plus le déficit cognitif est sévère. Un examen neuropsychologique approfondi complétera un MMSE. Même s’il ne s’agit que d’un outil de dépistage, le type de démence peut être précisé en fonction de la sous-catégorie pathologique. Alzheimer se manifeste avec des troubles mnésiques alors qu’une démence frontale ou vasculaire se manifeste par des troubles de l’attention.
En dehors du MMSE, on peut tout de même évaluer d’autres aspects des fonctions cognitives. On poursuit en demandant au patient de mimer certaines actions, par exemple le brossage de dents. Une incapacité témoigne d’une apraxie idéomotrice. Il existe aussi une forme bucco-linguo-faciale de cette dernière. On fournit un objet au patient. Il n’arrive pas à l’utiliser. On parle d’apraxie idéatoire.
Figure 1 : Dessin d'un patient avec une apraxie |
Pour tester une dysfonction exécutive, on demande de patient de rester immobile tout en lui tendant la main. En cas de déficit il ne pourra pas inhiber son envie de serrer la main de l’examinateur. Faire dessiner à un sujet le cadran de la montre, indiquer les heures et représenter dix heures dix permet de mobiliser à la fois des compétences de planification (fonction exécutive), gnosiques, constructives, etc.
Figure 2 : Dessin de l'horloge |
Un déficit constaté d’une ou plusieurs des modalités lors de l’examen doit amener à un examen neuropsychologique plus complet, non présenté ici. Un déficit peut traduire un état confusionnel, un syndrome démentiel, un trouble psychiatrique. Un déficit isolé doit également faire suspecter des étiologies spécifiques des aires concernées. Les causes d’état confusionnel sont l’hyponatrémie, les infections urinaires, médicamenteuses et vasculaires cérébrales, l’hydrocéphalie, le Gayet-Wernicke, les infections cérébrales, etc. Les démences sont classées en dégénératives ou non-dégénératives aux multiples causes. On retrouve fréquemment les démences dites d’Alzheimer, à corps de Lewy, parkinsoniennes, vasculaires, de Huntington, des dégénérescences lobaires fronto-temporales et des démences secondaires au VIH, au prion, à une sclérose en plaques, etc.
Si l’on identifie un déficit cognitif à l’examen que le patient ne reconnaît pas, on parle d’anosognosie. En cas de reconnaissance partielle, on considère que l’anosognosie est légère à modérée. Si le déficit n’est pas admis, on le considère comme sévère.
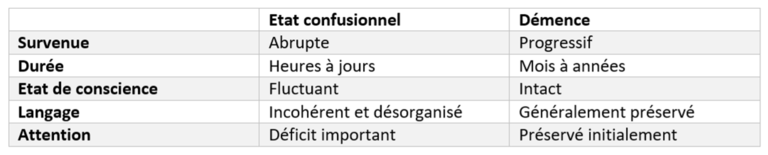
Figure 3 : Tableau comparatif état confusionnel et démence |